Cada vez más parejas de mujeres buscan compartir la experiencia de ser madres. El método ROPA ha surgido como una opción que responde a ese deseo de vivir la maternidad en conjunto, con participación activa de ambas.
Más que una técnica médica, representa una forma de reafirmar el compromiso, el amor y el proyecto de vida que construyen juntas al formar una familia.
¿Qué es el Método ROPA?
El Método ROPA (Recepción de Óvulos de la Pareja) es una forma de reproducción asistida diseñada específicamente para parejas de mujeres. Implica la participación de ambas en el proceso: una aporta los óvulos y la otra lleva a cabo la gestación. Esta alternativa permite que las dos estén involucradas desde el punto de vista biológico, con roles distintos dentro del tratamiento.
Se realiza en clínicas especializadas bajo protocolos médicos establecidos y es cada vez más solicitada dentro de las opciones disponibles en medicina reproductiva. Desde una perspectiva emocional, muchas parejas lo eligen porque les da la oportunidad de compartir la experiencia de ser madres de manera equilibrada.
¿Cómo funciona el Método ROPA? Paso a paso del proceso médico
El Método ROPA es un tratamiento que se desarrolla por etapas. Cada fase tiene un objetivo específico y requiere preparación, seguimiento y coordinación entre el equipo médico y la pareja.
Todo el proceso se ajusta a las condiciones de salud de ambas mujeres para lograr el mejor resultado posible. Los principales pasos de este método son:
1.- Evaluación médica de ambas mujeres
Antes de iniciar el tratamiento, ambas mujeres se someten a una evaluación médica integral. Esta etapa es clave para conocer su estado de salud reproductiva y definir el plan más adecuado.
En la mujer que aportará los óvulos, se estudia la reserva ovárica, los niveles hormonales y el funcionamiento general de sus ovarios. Estos datos permiten estimar cuántos óvulos pueden obtenerse y con qué calidad.
Por otro lado, en la mujer que llevará el embarazo, se evalúa el estado del útero mediante estudios ginecológicos y ecográficos, para confirmar que su útero está en condiciones óptimas para llevar un embarazo.
También se realizan análisis de sangre, pruebas para descartar infecciones y, si el equipo médico lo considera necesario, estudios hormonales o genéticos adicionales.
2.- Estimulación ovárica y preparación endometrial
Cuando ambas mujeres están listas para comenzar el tratamiento, se inicia la fase de estimulación y preparación hormonal.
La mujer que aportará los óvulos recibe medicamentos para que sus ovarios desarrollen varios folículos en un solo ciclo. El tipo de medicación se elige según el historial y la respuesta de cada paciente. Entre los más utilizados están:
- Gonadotropinas inyectables (FSH y/o LH)
Por ejemplo, Gonal-f, que contiene folitropina alfa (r-FSH). Estimula los ovarios para que maduren varios óvulos de forma controlada. - Citrato de clomifeno
El clomifeno se utiliza en algunos casos específicos para inducir la ovulación, especialmente en mujeres con ciclos irregulares o baja reserva ovárica. - Antagonistas de GnRH
Como Cetrotide, cuyo principio activo es cetrorelix (Antagonista de GnRH). Ayuda a evitar una ovulación prematura durante la estimulación. - hCG recombinante
Un ejemplo es Ovidrel, que contiene coriogonadotropina alfa (r-hCG). Se administra para inducir la ovulación cuando los óvulos están listos y programar su extracción.
Esta fase dura entre 10 y 14 días y requiere controles frecuentes con ecografías y análisis hormonales para ajustar las dosis y definir el momento ideal de la punción ovárica.
Mientras tanto, la mujer que llevará el embarazo inicia un tratamiento hormonal para preparar su útero. Este incluye:
- Estrógenos (por vía oral, en parches o gel):
Favorecen el engrosamiento del endometrio para hacerlo más receptivo. - Progesterona (por vía vaginal o intramuscular):
Estabiliza el endometrio y lo prepara para la implantación del embrión.
La sincronización entre ambas mujeres es esencial para que el embrión sea transferido en el momento justo, cuando el útero está listo para recibirlo.
URL Imagen: estimulacion-ovarica-preparacion-endometrial.jpg
ALT: Mujer tomando medicación hormonal en casa como parte del tratamiento de estimulación ovárica para reproducción asistida
3.- Extracción de óvulos
Una vez que los óvulos han alcanzado su maduración final y están listos para ser extraídos, el equipo médico realiza la punción folicular, un procedimiento ambulatorio diseñado para recuperar los ovocitos antes de que ocurra la ovulación natural.
La extracción se lleva a cabo bajo sedación leve o anestesia suave, con control ecográfico transvaginal. A través de una fina cánula conectada a un sistema de aspiración, el especialista accede a los ovarios y extrae el contenido de cada folículo.
El procedimiento suele durar entre 15 y 30 minutos, y tras una breve observación en recuperación, la paciente puede volver a casa el mismo día.
- Fecundación y cultivo embrionario
Después de la extracción, los óvulos maduros se evalúan en el laboratorio para confirmar su calidad y grado de madurez.
Una vez seleccionados, se procede a la fecundación con espermatozoides de un donante anónimo, previamente analizado, según los protocolos de bioseguridad y compatibilidad genética.
El método de fecundación varía según cada caso: puede realizarse mediante fecundación in vitro convencional (colocando juntos el óvulo y los espermatozoides en una placa de cultivo), o mediante ICSI (inyección intracitoplasmática de espermatozoides), una técnica más precisa que consiste en introducir un solo espermatozoide directamente dentro del óvulo usando microinstrumentos.
Cuando se ha completado la fecundación, los embriones se cultivan en incubadoras especiales que reproducen las condiciones del ambiente uterino. Durante los tres a cinco días siguientes, el equipo de embriología evalúa diariamente el desarrollo celular de cada embrión, observando criterios como el número de células, la simetría, la fragmentación y la velocidad de división.
En cuanto alcanzan el estadio de blastocisto, se selecciona el embrión de mejor calidad para la transferencia. Los embriones restantes que cumplen con los criterios adecuados pueden vitrificarse (congelarse) para futuros intentos o tratamientos.
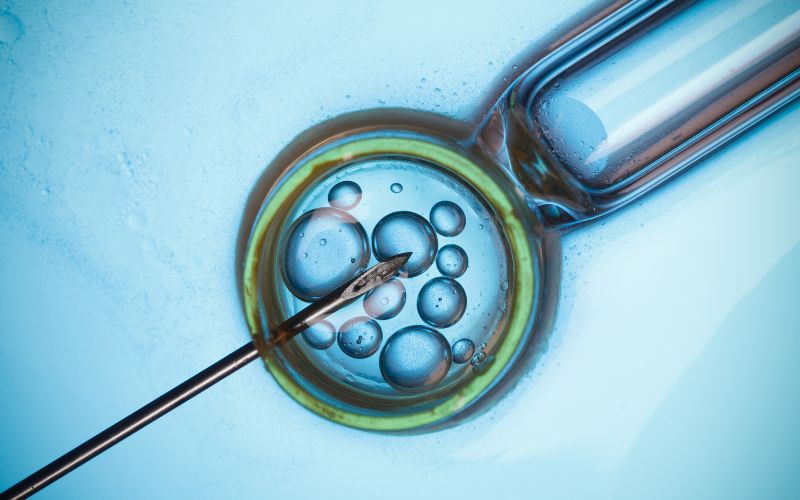
4.- Transferencia embrionaria
Una vez que el embrión está en estadio de blastocisto y el endometrio de la mujer gestante está debidamente preparado, se programa la transferencia embrionaria.
El equipo médico elige cuidadosamente el momento según los resultados del seguimiento hormonal y ecográfico de los días previos. El procedimiento se realiza en quirófano o sala especializada, pero no requiere anestesia ni genera dolor. La mujer permanece despierta y en reposo durante todo el proceso.
La transferencia consiste en introducir un catéter muy delgado y flexible por el cuello del útero hasta alcanzar la cavidad uterina. Con ayuda de una guía ecográfica, el embrión seleccionado se deposita con precisión en la cavidad endometrial, en una zona óptima para la implantación.
Todo el proceso dura pocos minutos y, tras finalizar, la paciente suele permanecer en reposo breve antes de regresar a casa. A partir de ese momento, se continúa con tratamiento hormonal de soporte, principalmente progesterona y seguimiento médico, para favorecer la implantación embrionaria.
5.- Confirmación del embarazo
Entre 10 y 12 días después de la transferencia, se realiza un análisis de sangre para medir los niveles de hormona β-hCG (gonadotropina coriónica humana).
Esta hormona es producida por el embrión en desarrollo una vez que se ha implantado en el endometrio, por lo que su presencia indica un embarazo bioquímico, es decir, detectado por laboratorio. Un valor adecuado sugiere que la implantación fue exitosa, aunque en algunos casos puede ser necesario repetir la prueba a las 48 horas para confirmar que los niveles aumentan adecuadamente.
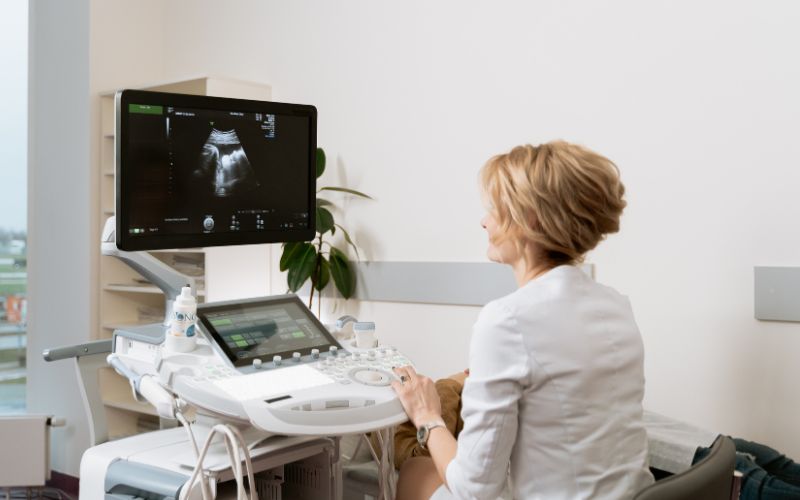
Si el resultado es positivo, se programa una ecografía transvaginal entre las semanas 5 y 6 de gestación para confirmar la presencia del saco gestacional, el embrión y, en casos más avanzados, la actividad cardíaca fetal. Esta ecografía marca el inicio del seguimiento obstétrico regular.
En caso de que la prueba de β-hCG sea negativa o indique niveles bajos que no aumentan como se espera, el equipo médico evaluará si el tratamiento debe repetirse en otro ciclo con embriones vitrificados, si aún hay disponibles.
Método ROPA: ¿a quién se parece el bebé?
En el método ROPA, el bebé hereda su carga genética directamente de dos personas: de la madre que aporta el óvulo y del donante de esperma. Es decir, no recibe genes de ambas mujeres de la pareja.
Desde el punto de vista médico, solo la madre que dona sus óvulos transmite su ADN al embrión, ya que este se forma a partir de la unión entre su óvulo y el espermatozoide previamente seleccionado. Por lo tanto, la información genética que determinará características como el color de ojos, la forma del rostro o la estatura, proviene exclusivamente de esos dos aportes biológicos.
La madre que gesta al bebé no transmite genes ni ADN mitocondrial, ya que no participa en la formación del embrión a nivel genético.
Sin embargo, esto no significa que su papel sea únicamente físico. Durante el embarazo, la madre gestante puede influir en la expresión de los genes del bebé a través de mecanismos epigenéticos.
Factores como su alimentación, estado emocional, nivel hormonal y el entorno uterino en general pueden dejar una huella en el desarrollo del bebé. Según el estudio “Environmental and epigenetic effects upon preimplantation embryo metabolism and development”, publicado por el National Institutes of Health (NIH), estas condiciones pueden inducir modificaciones epigenéticas que afectan la expresión génica del embrión sin alterar la secuencia del ADN.
Estas influencias pueden tener efectos duraderos en la salud y el desarrollo del recién nacido. Por eso, aunque el niño no comparta genes con la madre que lo gesta, su participación biológica también es valiosa.

Es legal en México el Método ROPA
En México, el marco legal permite que las parejas homoparentales accedan a tratamientos de reproducción asistida en condiciones de igualdad.
Aunque no existe una ley federal específica que regule cada técnica, la legislación vigente protege el derecho a la salud reproductiva sin discriminación por orientación sexual.
No obstante, para garantizar la seguridad jurídica de ambas madres, es recomendable que se informen previamente sobre los trámites legales necesarios. En muchos casos, será necesario realizar procedimientos de reconocimiento legal de maternidad o trámites ante el registro civil para que ambas mujeres figuren como madres del bebé desde el nacimiento.
Contar con asesoría legal durante el proceso ayuda a evitar complicaciones y protege el bienestar de la familia desde el inicio.
Pros y contras del Método ROPA
El método ROPA no se limita a una decisión clínica; también implica un proyecto de vida en pareja.
Antes de iniciar este camino, es fundamental contar con información precisa que permita evaluar sus alcances, así como los aspectos que podrían requerir preparación adicional o acompañamiento profesional. Algunos de los pros y contras que se deben considerar son:
Pros
- Permite un enfoque complementario entre ambas mujeres: cuando una presenta mejores condiciones ováricas y la otra cuenta con un útero sano, el tratamiento puede ajustarse a las fortalezas reproductivas de cada una.
- Brinda un contexto clínico claro para la doble maternidad: al participar ambas de forma activa, se facilita el sustento médico y legal necesario para respaldar el reconocimiento de ambas como madres en algunas entidades del país.
- Abre la puerta a nuevos proyectos familiares: en muchos casos, los embriones que no se transfieren pueden ser preservados, lo que da la posibilidad de ampliar la familia más adelante con el mismo material genético.
Contras
- El proceso implica distintos esfuerzos físicos para cada una: una se somete a estimulación hormonal y punción ovárica, mientras que la otra inicia la preparación para la implantación y atraviesa el embarazo completo, lo que puede suponer una carga desigual y prolongada.
- No siempre es médicamente viable para todas las parejas: es necesario realizar estudios previos para confirmar que ambas se encuentran en condiciones de participar, lo que puede limitar su aplicación en ciertos casos.
- La regulación varía según el lugar: aunque el tratamiento es legal en México, su disponibilidad y el reconocimiento legal de ambas madres pueden depender del estado donde se realice, por lo que se recomienda orientación legal.
Te puede interesar:
¿Qué es la ovodonación y en qué casos se recomienda?
Insuficiencia ovárica prematura, una de las causas de infertilidad
El Método ROPA es una alternativa avanzada dentro de la medicina reproductiva que responde a las necesidades de muchas parejas de mujeres que desean compartir activamente la maternidad. Más allá del componente biológico, este tratamiento representa un proyecto de vida conjunto, en el que ambas pueden implicarse emocional y físicamente desde el inicio.
Gracias a los avances médicos, el Método ROPA se consolida como una opción segura, accesible y respetuosa de la diversidad familiar.
En Fertifarma, te acompañamos en este proceso con los medicamentos adecuados y la información confiable que necesitas para sentirte segura, acompañada y bien informada durante este proceso.




